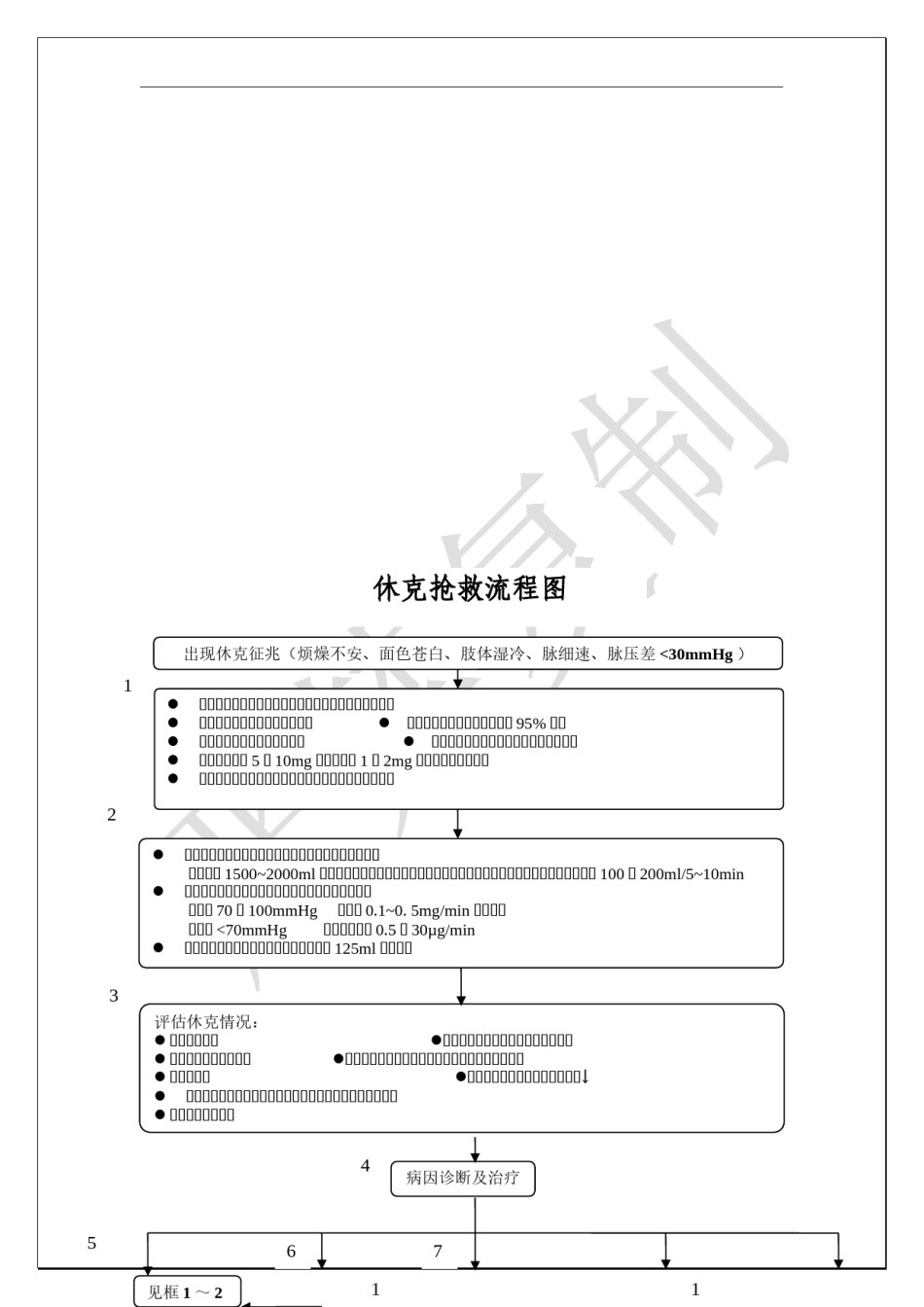
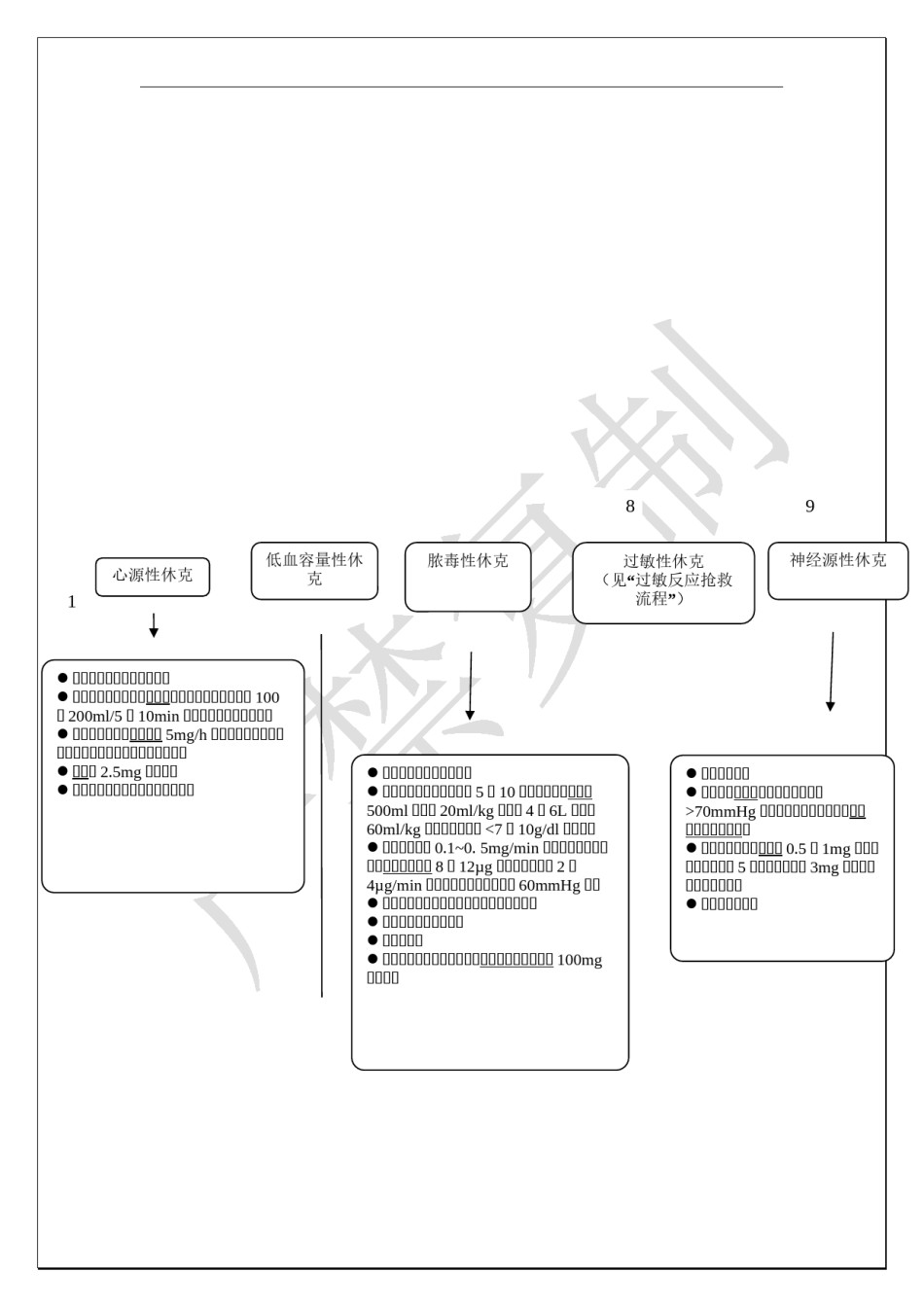
常见急危重症急救诊疗常规1.休克抢救流程图2.过敏性反应流程图3.昏迷病人的急救流程图4.眩晕诊断思路及抢救流程图5.窒息的一般现场抢救流程图休克抢救流程图出现休克征兆(烦燥不安、面色苍白、肢体湿冷、脉细速、脉压差<30mmHg)1卧床,头低位。开放气道并保持通畅,必要时气管插管建立大静脉通道、紧急配血备血大流量吸氧,保持血氧饱和度95%以上监护心电、血压、脉搏和呼吸留置导尿记每小时出入量(特别是尿量)镇静:地西泮5~10mg或劳拉西泮1~2mg肌肉注射或静脉注射如果有明显的体表出血尽早外科止血,以直接压迫为主2初步容量复苏(血流动力学不稳定者),双通路输液:快速输液1500~2000ml等渗晶体液(如林格液或生理盐水)及胶体液(低分子右旋糖酐或羟基淀粉)100~200ml/5~10min经适当容量复苏后仍持续低血压则给予血管加压药:收缩压70~100mmHg多巴胺0.1~0.5mg/min静脉滴注收缩压<70mmHg去甲肾上腺素0.5~30µg/min纠正酸中毒:严重酸中毒则考虑碳酸氢钠125ml静脉滴注3评估休克情况:心率:多增快皮肤表现:苍白、灰暗、出汗、瘀斑体温:高于或低于正常代谢改变:早期呼吸性碱中毒、后期代谢性酸中毒肾脏:少尿血压:(体位性)低血压、脉压↓呼吸:早期增快,晚期呼吸衰竭肺部啰音、粉红色泡沫样痰头部、脊柱外伤史4病因诊断及治疗567见框1~21189心源性休克低血容量性休脓毒性休克过敏性休克神经源性休克克(见“过敏反应抢救10流程”)纠正心律失常、电解质紊乱积极复苏,加强气道管理保持气道通畅若合并低血容量:予胶体液(如低分子右旋糖酐)100稳定血流动力学状态:每5~10分钟快速输入晶体液静脉输入晶体液,维持平均动脉压~200ml/5~10min,观察休克征象有无改善500ml(儿童20ml/kg),共4~6L(儿童>70mmHg,否则加用正性肌力药(多巴如血压允许,予硝酸甘油5mg/h,如血压低,予正性60ml/kg),如血红蛋白<7~10g/dl考虑输血胺、多巴酚丁胺)肌力药物(如多巴胺、多巴酚丁胺)正性肌力药:0.1~0.5mg/min静脉滴注,血压仍严重心动过缓:阿托品0.5~1mg静脉推吗啡:2.5mg静脉注射低则去甲肾上腺素8~12µg静脉推注,继以2~注,必要时每5分钟重复,总量3mg,无效则重度心衰:考虑气管插管机械通气4µg/min静脉滴注维持平均动脉压60mmHg以上考虑安装起搏器清除感染源:如感染导管、脓肿清除引流等请相关专科会诊尽早经验性抗生素治疗纠正酸中毒可疑肾上腺皮质功能不全:氢化可的松琥珀酸钠100mg静脉滴注过敏反应抢救流程1可疑过敏者接触史+突发过敏的相关症状(皮疹、瘙痒、鼻塞、流涕、眼痛、恶心、腹痛、腹泻等);严重者呼吸困难、休克、神志异常2紧急评估气道阻塞清除气道异物,保持气道通有无气道阻塞呼吸异常畅:大管径管吸痰有无呼吸,呼吸的频率和程度气管切开或插管呼之无反应,无无有无上脉述搏情,循况环或是经否充分脉搏心肺复苏处神志理是解否除清楚危及生43二次评估仅有皮疹或荨麻疹表是否有休克表现、气道梗阻现5具有上列征象1之一者1恶化留院观察2~4小时口服药抗过敏治疗6——H1受体阻滞剂——H2受体阻滞剂——糖皮质激素等建立静脉通道:快速输入1~4L等渗液体(如生理盐水)去除可疑过敏原7高浓度吸氧,保持血氧饱和度95%以上有效评估通气是否充足进行性声音嘶哑、喘鸣、口咽肿胀者推荐早期气管插管出现喘鸣音加重、发声困难或失声、喉头水肿、面部及颈部肿胀和低氧血症等气道梗阻表现患者:加强气道保护、吸入沙丁胺醇,必要时建立人工气道8有效药物治疗肾上腺素:首次0.3~0.5mg肌肉注射或者皮下注射,可每15~20分钟重复给药。心跳呼吸停止或者严重者大剂量给予,1~3mg静脉推注或肌肉注射,无效3分钟后3~5mg。仍无效4~10µg/min静脉滴注糖皮质激素:早期应用,甲泼尼龙琥珀酸钠80mg或地塞米松10mg静脉推注,然后注射滴注维持抗组胺H1受体药物:苯海拉明25~50mg,静脉或肌肉注射910留观24小时或入院评估血压是否稳定低血压者,需快速输入1500~2000ml等渗晶体液(如生理盐水)血管活性药物(如多巴胺)0.1~0.5mg/min静脉滴注纠正酸...